「せっかく薬を調整したのに、退院したら、すべて元に戻ってしまった」そのような経験はありませんか?
医師同士は診療情報提供書でやりとりをしますが、薬剤の調整理由やその必要性について詳しく記載されることは少なく、結果として処方の見直しが継続されないことがあります。
情報が伝わっていない以上、処方の変更内容を維持してもらうことは難しいです。
そこで、薬剤師同士の連携が重要になってきます。今回は、入院から退院後にかけてのポリファーマシー是正の連携について、例を挙げながら解説していきます。
薬剤調整の流れ:入院から退院後まで
ポリファーマシー(多剤併用)は、高齢者や慢性疾患を抱える患者において特に問題視される薬物療法の課題です。複数の医療機関を受診し、異なる診療科で処方を受けることで、薬の相互作用や重複処方、副作用のリスクが増加します。
近年は、マイナ保険証を活用することで、お薬手帳に記載のない他院での処方内容も把握できるようになってきました。しかし、閲覧には患者の同意が必要であり、すべての患者が情報提供を許可しているわけではありません。
「入院」は、すべての処方内容を確認し、さらに検査値も確認でき、患者の状態もモニタリングできるという、処方是正の絶好のタイミングです。
この問題に対処するには、医師、看護師、薬剤師などの医療従事者の連携が不可欠ですが、特に薬剤師同士の情報共有と協力が重要です。院内薬剤師と地域薬局の薬剤師が患者の薬歴を正確に把握し、適正な処方を支援することで、ポリファーマシーのリスクを減らし、患者のQOL(生活の質)向上につながります。
薬剤調整の流れ:入院から退院後まで
理想的な薬薬連携の流れを、例を元にみていきましょう。
入院時
入院時の薬剤管理は、ポリファーマシー対策の重要なスタート地点です。
患者が持参する薬剤・現在使用している薬剤をすべて確認し、重複や相互作用の可能性がないか、用量が適正かなどを評価します。外来診療では頻繁に採血をできない事情などもあり、腎機能低下が見逃されているケースは少なくありません。
とくに高齢者の場合、若者と比較し、腎機能低下による薬剤の蓄積や、認知機能への影響が大きいです。患者の服薬履歴をもとに服用薬剤の必要性をアセスメントし、医師と協議の上、薬剤の適正化を図りましょう。また、服薬状況やアドヒアランスを聴取し、患者にとって服用しやすい状態へ変更するという視点も大切です。
脳腫瘍に対する放射線治療目的で入院。入院予定期間は1〜2か月。
78歳男性、体重57kg、CRE 1.28mg/dL、HbA1c 8.7%
既往:心房細動、糖尿病、高血圧A循環器内科
エドキサバン錠60mg 1日1回 1回1錠 朝食後
ピルシカイニドカプセル50mg 1日2回 1回1カプセル 朝夕食後
B内科
シタグリプチン錠100mg 1日1回 1回1錠 朝食後
メトホルミン錠250mg 1日3回 1回1錠 朝昼夕食後
ファモチジン錠20mg 1日2回 朝夕食後
アムロジピン錠5mg 1日1回 1回1錠 朝食後
ブロチゾラム錠0.25mg 1日1回 1回1錠 就寝前
アミトリプチン錠10mg 1日1回 1回1錠 就寝前
酸化マグネシウム錠330mg 1日3回 1回2錠 朝昼夕食後
エドキサバン錠は、体重60kg以下の場合、30mgへの減量が必要です。本患者は、エドキサバン錠の服用を開始した数年前には65kgほどあったそうですが、数年をかけて徐々に体重が減少し、1年以上は60kg以下の状態であると聴取しました。まず、エドキサバン錠は減量を提案しましょう。
ピルシカイニド・シタグリプチン・ファモチジンは、腎機能低下患者で減量が必要です。この患者は、Ccr 38.3ml/minであり、腎機能の低下が見られます。シタグリプチンは50mgへ減量の上、血糖コントロールを検討すべきでしょう。ファモチジンは、認知機能低下やせん妄のリスクが高く、高齢者には「特に慎重に投与すべき薬剤」に分類されています。アスピリンNSAIDsなど、胃腸障害を呈するような薬剤の使用はなく、中止も可能かもしれません。中止、または添付文書通りに「1日1回 1回10mg」への減量を提案します。
ピルシカイニドは、過量投与による死亡例もある薬剤です。「循環器薬の薬物血中濃度モニタリングに関するガイドライン」に記載されている初期投与モノグラムを参考にすると、1日1回50mg程度が適正量と考えられます。徐脈やQT延長など、ピルシカイニドの中毒症状を疑うものがあれば、TDMの実施提案も選択肢です。
ベンゾジアゼピン系薬剤や三環系抗うつ薬も、高齢者に「特に慎重に投与すべき薬剤」に分類されています。服用の頻度や理由を調べ、継続の必要性を判断しましょう。
入院中:薬剤の調整とフォローアップ
提案を元に減量や変更がおこなわれたら、必ずその後のフォローアップもおこないましょう。入院中には、病態の変化が起こりえますので、状態に合わせ、さらなる薬物療法の適正化を図ることが求められます。
薬剤師は、検査データや患者との面談を通して、薬の効果や副作用を評価し、不要な薬の減薬や代替薬の提案をおこないましょう。一方で、「処方の適正化」には、必要な薬剤を追加することも含まれます。必ずしも「減薬」にならない場合もありますが、しっかりと評価することが重要です。
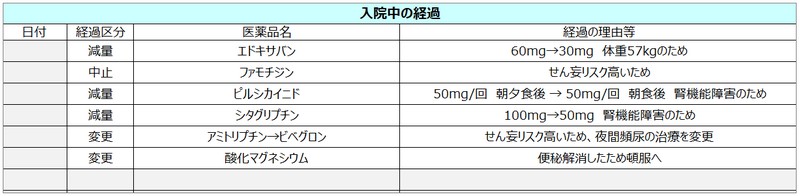
エドキサバン
1日1回 1回30mgへ減量。
ピルシカイニド
1日1回 1回50mgに減量して経過観察。不整脈の出現なし。
シタグリプチン
1日1回 1回50mgに減量。入院中、血糖コントロールは良好であったため、追加処方なし。
ファモチジン
中止で経過観察。
アミトリプチン
診療情報提供書より、夜間の頻尿に用いていると判明。神経障害やうつ症状はないことを確認できたため、入院中のせん妄リスク低減のため、ビベグロン錠50mgへ変更し経過を見てみる。
酸化マグネシウム
アミトリプチンを中止した影響か、便秘が解消されたため、1回1錠の頓服へ用法変更した。
ブロチゾラム
お薬手帳から、ブロチゾラムは少なくとも5年以上毎日服用していることがわかった。急な減薬は難しいと考え、介入はせず、せん妄など副作用のフォローをすることとした。
退院時:薬剤指導及び薬剤情報の送付
入院中や退院時には、処方変更の理由や結果を患者・家族に説明し、薬剤調整に理解を得られるようにします。
そして、退院後も処方の変更内容を継続してもらうため、「薬剤管理サマリー」を活用してみてください。このサマリーには、退院後に継続すべき薬、減薬・中止した薬の理由、服薬上の注意点などを記載し、地域の薬局やかかりつけ医、訪問看護ステーションなどと正確な情報を引き継ぐことができるようにしましょう。
フォーマットは施設独自のものを用意するのもよいですが、ない場合は、日本病院薬剤師会が用意しているものもあります。
薬剤管理サマリーのフォーマット参考
たとえば、今回の例を日本病院薬剤師会のフォーマットを使用して記載すると、以下のようになります。
外来通院:退院後のフォローアップ
必要に応じて、薬剤調整をおこない、フォローアップするということを繰り返します。
もし元の処方に戻っていた場合は、入院中の経過や処方変更の理由などを伝えつつ、疑義照会をしてみてください。
まとめ
今回は、ポリファーマシーの解消を含め、薬物療法の是正のために有用な「薬薬連携」についてご紹介しました。薬剤師同士が連携を取ることで、シームレスに適切な薬物療法を提供することができます。
薬物療法の適正化に関わるタイミングがあれば、薬剤管理サマリーを活用してみてください。